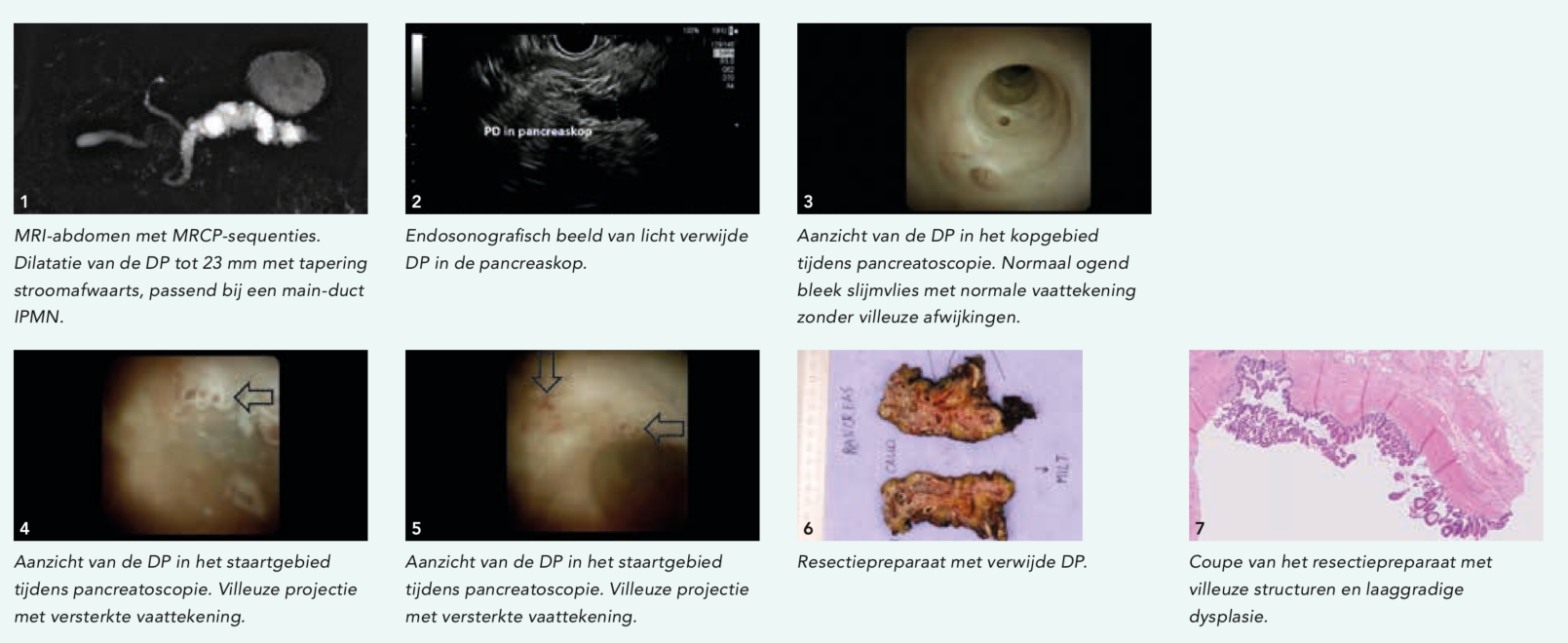
Een 74-jarige man bezocht onze pancreascyste-polikliniek nadat op een abdominale echografie, verricht wegens milde cholestatische levertest-afwijkingen, een afwijkend aspect van het pancreas werd gezien. Zijn voorgeschiedenis vermeldde insulineafhankelijke diabetes mellitus type II en hypertensie. Ten tijde van de presentatie had hij geen lichamelijke klachten. Op de aanvullende MRI/MRCP werd een atrofisch pancreas gezien met een sterk gedilateerde ductus pancreaticus (PD) met een diameter tot 23 mm, welke stroomafwaarts iets afnam in diameter. Het beeld paste bij een main-duct intraductaal papillair mucineus neoplasma (MD-IPMN, figuur 1). We verrichtten een endoscopische ultrasonografie (EUS) waarbij geen focale afwijkingen in het pancreas of noduli in de PD werden gezien (figuur 2).
Een MD-IPMN is een premaligne afwijking met een 30-91% kans op maligne ontaarding. Een PD met een diameter van meer dan 10 mm wordt beschouwd als een absolute indicatie voor resectie. Derhalve werd besloten tot een laparoscopische corpus-staartresectie. Peroperatief verrichtten wij een pancreatoscopie in studieverband om de uitgebreidheid van het MD-IPMN en eventuele IPMN-laesies in het restpancreas te visualiseren. Dit met als doel het resectievlak en de resectiemarge te bepalen.
Tijdens de laparoscopische corpus-staartresectie werd toegang tot de PD gecreëerd middels een tomie ter hoogte van het beoogde resectievlak. Door een van de trocars werd vervolgens de SpyScope DS II geïntroduceerd in de PD. In eerste instantie werd de PD van de beoogde achterblijvende pancreaskop geïnspecteerd, waar we normaal slijmvlies van de PD met normale vaattekening zagen (figuur 3). Vervolgens werd de pancreatoscoop opgevoerd in het staartgedeelte. Hier werd een beeld van een villeuze projectie met vaattekening passend bij een MD-IPMN gevisualiseerd (figuur 4 en 5). Het beoogde resectievlak bevond zich op ruime afstand (> 1cm) van de gevisualiseerde afwijking en een corpus-staartresectie van het pancreas werd uitgevoerd. De pancreatoscopie duurde 15 tot 20 minuten. Het postoperatief beloop verliep ongecompliceerd en de patiënt werd na 5 dagen ontslagen. Histologische beoordeling van het resectiepreparaat toonde een IPMN van het gemengde histopathologisch subtype met laaggradige dysplasie (figuur 6 en 7).
Amsterdam UMC: drs. M. Gorris, arts-onderzoeker; prof. dr. M.G.H. Besselink, chirurg; dr. A. Farina Sarasqueta, patholoog; dr. R.P. Voermans, MDL-arts
Commentaar Jacques Bergman
Direct endoscopisch onderzoek van galwegen en pancreas is zo’n beetje het laatste onontgonnen gebied voor de MDL-endoscopist. Met de tweede generatie, digitale endoscopen is de beeldkwaliteit enorm verbeterd en een passende vergoeding is recent gerealiseerd. Oppassen nu dat we in ons endoscopisch enthousiasme deze luxe wel alleen voor valide indicaties blijven inzetten. Dit is een mooi voorbeeld van prachtige intra-operatieve samenwerking van MDL en chirurgie voor een bijzondere IPMN-casus waarbij pre-operatieve imaging met MRI en EUS een dwingende indicatie voor een resectie oplevert zonder aanduiding waar het (pre)neoplastische mucine-producerende deel zich nu precies bevond. In dit geval kon op geleide van de endoscopische inspectie worden volstaan met een staartresectie in plaats van een totale pancreatectomie.
Ook verschenen in de rubriek Curious Endoscopy:
- Dyspneu door achalasie
- Een naar de slokdarm gemigreerde siliconen Angelchik-prothese
- Endoscopisch creëren van een choledochoduodenostomie
- Robot-geassisteerde sentinel node-procedure na ESD voor hoog-risico early gastric cancer
- Endoscopic Ultrasound (EUS) geleide coiling voor een ernstige rectale varicesbloeding in combinatie met Histoacryl